尿路管理
(1)尿路管理の目的
1⃣ 合併症の予防 :泌尿器科対応による腎機能障害の予防が目的
水腎症や腎盂腎炎による腎機能障害の予防のため、低圧畜尿、低圧排尿の確立と残尿量の減少
2⃣ 実用的排尿方法の確立 :リハビリテーションチームが対応し、各障害レベルに応じた実用的な排尿管理法を獲得する
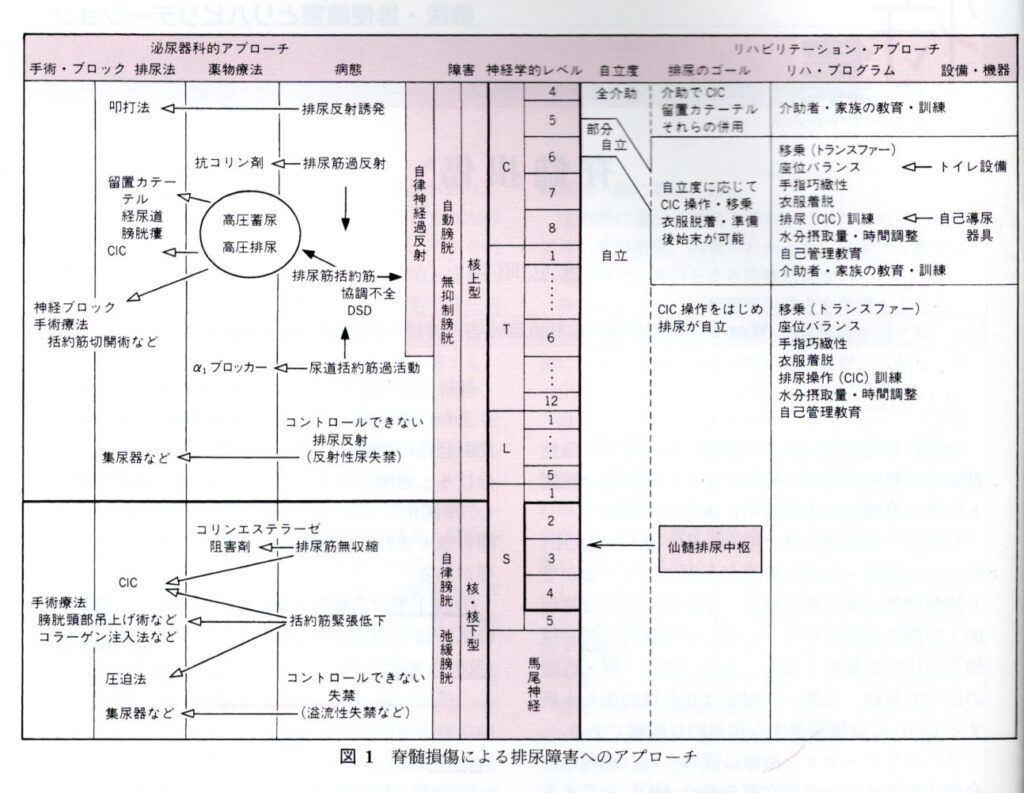
(2)泌尿器科的治療 : ①核上型と②核・核下型を分けて整理する
(A)核上型 管理目標:排尿反射抑制、畜尿容量の増加および尿道括約筋の緊張低下を図る
1)排尿方法
初期の段階から自己導尿 ➡ 清潔簡潔導尿(CIC:Clean Intermittent self-Carthetherization)が第1選択 排尿反射に伴う尿失禁が著しい場合は留置カテーテルを選択する場合もある
排尿中枢S2,3,4の機能により、叩打法やマッサージにより排尿反射を誘発して排尿することも可能であるが、以下の問題があるため、積極的には推奨されない。 ①膀胱容量が過少 ②残尿量が多い ③排尿筋括約筋協調不全(DSD:Detrusor Sphincter Dyssynergia)により排尿反射が起きても尿道括約筋が弛緩しないため、高圧排尿となり ④尿管逆流等を起こすリスクがある
2)薬物療法 : 目的は a)排尿反射抑制 b)膀胱容量増大 c)尿道内圧の低下 d)尿道括約筋の緊張低下
a),b)に対し、抗コリン剤:塩酸オキシブチニン(ポラキス)、塩酸プロピベリン(バップフォー)、三環系抗うつ剤:塩酸イミプラミン(トフラニール) c)に対し、α1ブロッカー:ウラピジル(エブランチル)、塩酸タムスロシン(ハルナール) d)に対し、ボツリヌス毒素を尿道括約筋に注入
3)神経ブロック : 完全麻痺で排尿筋や括約筋の緊張が極めて強い場合が対象となる
クモ膜下でのフェノールブロック、アルコールブロックあるいは仙骨神経ブロック
4)経尿道的内視鏡手術
内視鏡下で 膀胱頸部切除術(TUR)、 括約筋切開術(TUES)により尿道内圧軽減を図る
(B)核・核下型
目的 : 排尿筋弛緩(無収縮)と括約筋緊張低下に対する管理
1)排尿方法
核上型と同様、清潔簡潔導尿(CIC:Clean Intermittent self-Carthetherization)が第1選択。理由は、この損傷レベルは手指機能が問題なく活動性が高いことです。 しかしながら、活動性が高いが故に腹圧亢進や刺激等で尿失禁する場合がある。このようなケースでは、集尿器やその他の対策が必要になることもある。
2)薬物療法
膀胱収縮力増強目的で、①コリン類似薬の塩化ベタニコール(ベサコリン) ②抗コリンエステラーゼ薬の臭化ジスチグミン(ウブレチド)が処方される。
3)手術療法
尿道圧低下に伴う失禁対処法として、尿道周囲コラーゲン注入法が報告されている。
(3)リハビリテーション治療
排尿は ①トイレ動作 ②排尿動作 の2つの項目から成り、impairment レベルの手指、上肢および体幹機能に依存する。したがって、リハビリテーションチームによるアプローチが必要となる。(図1 脊髄損傷による排尿障害への・・・参照)
1⃣ ADLレベルに応じた排尿方法とリハビリテーション
1)ADL全介助(神経学的レベルC5以上)
トイレ動作、排尿動作ともに介助者に頼るところが多いため、本人と介助者に対するトレーニングと教育が必要となる。排尿法は ①簡潔導尿 ②留置カテーテル をベッド上で実施することが多い。
2)ADL部分介助(神経学的レベルC5~C7)
①理学療法では、残存筋力強化、プッシュアップ動作訓練、バランス訓練やトランスファー訓練 等がなされる。 ②作業療法では、上肢の支持強化訓練、巧緻性訓練、トランスファー、トイレ動作訓練、衣服着脱訓練、自助具製作、器具の選定および環境整備の指導、改善プログラムなど多岐に及ぶ。 CIC手技や用具の選定、準備、後始末も重要である。 CICカテーテルの選定やトイレの環境設定により、排尿動作の自立度を向上させるのが狙い。 CIC手技自体について、C5男性およびC6女性において可能となるケースがある。
3)ADL自立(神経学的レベルC7以上)
神経学的レベルでC7が残存していれば、トランスファー、衣服の着脱、CIC手技・準備および後始末などを含め全ての周辺動作は多くの場合自立する。座位バランス訓練を通し座位保持が可能となれば、CICの全ての動作は自立するでしょう。
2⃣ 排尿プログラム
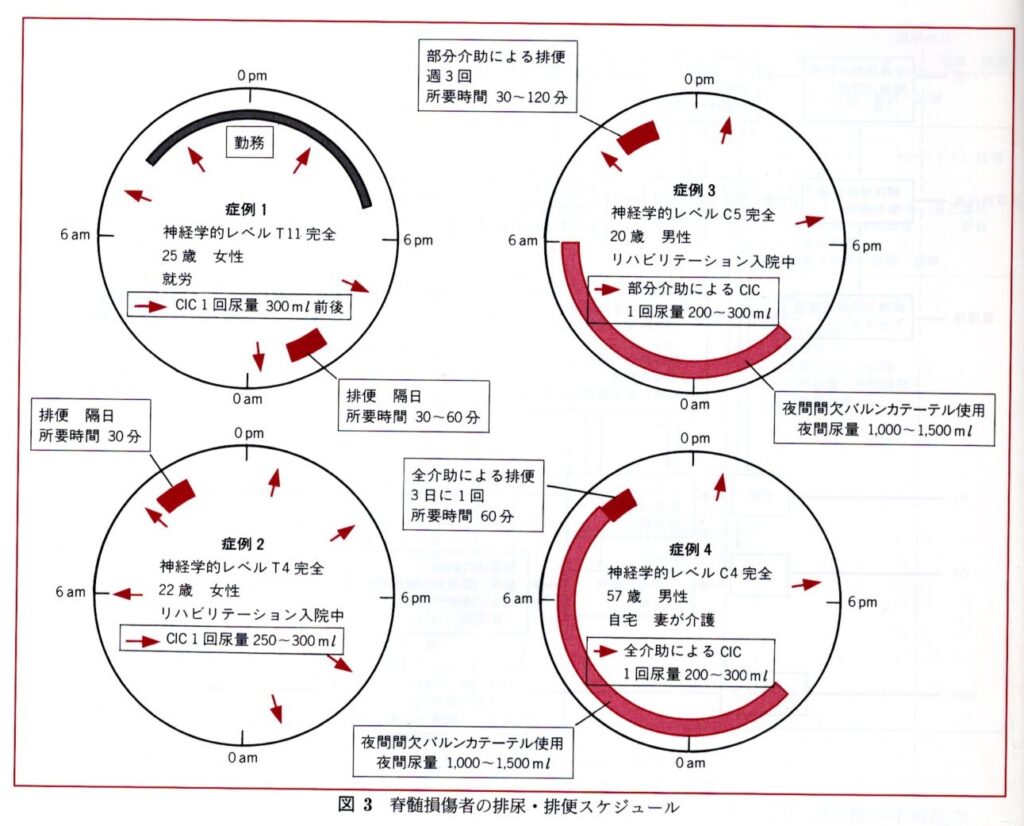
脊髄損傷者の排尿は、急性期の時から看護師および医師の評価の下、脊損者の能力あるいは性格等を考慮しつつ理学療法士、作業療法士の評価も踏まえながら、チームアプローチを行う。実際面では、看護師の指導の下、社会復帰を想定した排尿管理(以下、①~③)を実施することになる。(図3参照)
①1回排尿量 300~400㏄ ②1日排尿回数 5~6回 ③1日尿量 2000㏄
介助が必要な場合、介助の軽減目的で夜間に間欠バルーンカテーテルを使用することが多い。
3⃣ 自己管理教育
入院中から社会復帰後の合併症予防目的として尿路管理や退院後のフォローアップについての教育が必須である。教育内容①尿路系のトラブル:衛生的教育、CIC、感染症の知識、合併症の知識、カテーテルの閉塞、発熱、尿混濁その他、自律神経症状、とくに神経学的レベルT6より高位の脊損者に対しては自律神経過反射の対処法、代償尿意、代償便意、等々伝えることは多々あります。脊損者はそれぞれですから、同じ神経学的損傷レベルであっても、必ずしも同じ対応では済まない場合があることに注意が必要です。また、対象者は脊損者本人、介護者および家族となる。
4⃣ フォローアップ
退院後あるいは社旗復帰後、脊損者の状況や障害レベルは変化する場合がある。また、排尿方法も自己流になることもある。そこで、泌尿器科的合併症、膀胱機能、腎機能等の定期的なチェックが必要となる。
ちょっと、一息
ゴニオメーターの軸が伸縮するイクステンドゴニオメーターをご存じでしょうか? これは、ゴニオメーターの基本軸と移動軸が自由に伸縮するため、関節の大きさに適合した長さのゴニオメーターで測定が可能になり、測定値がより正確になります。更に、両軸を伸ばすと最大長は53cmになり、大腿骨長も測れます。
イクステンドゴニオメーターは5色の透明色があります

Cobb法による測定
基本軸・移動軸を自由に伸縮させ、湾曲に対しゴニオメーターを正確にあてがうことが出来る
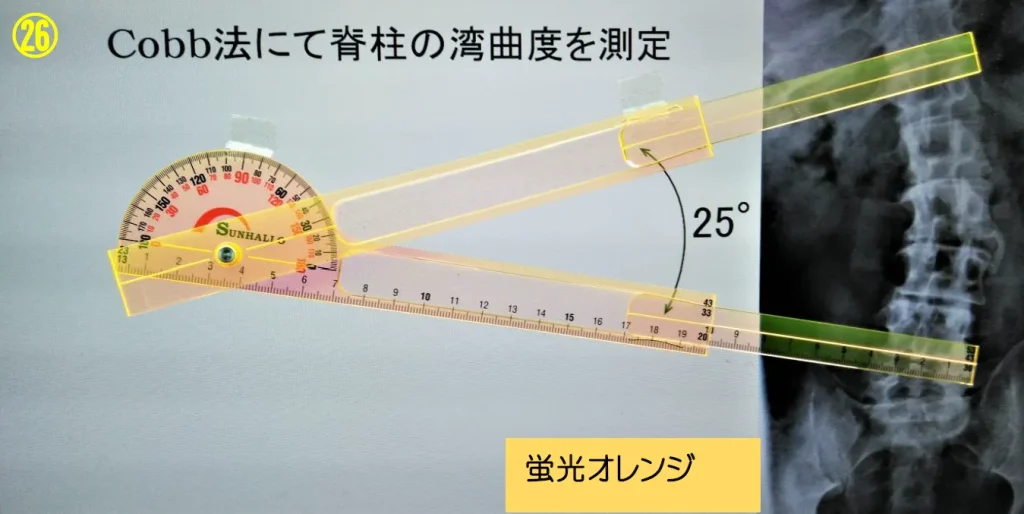
Cobb角=25°
Ferguson法による測定
イクステンドゴニオメーターは透明色であるため、Ferguson法で椎体画像の上にゴニオメーターを置いたとき、椎体の中心にゴニオメーターの軸心を容易に合わせることが出来るので、従来のゴニオメーターよりもより正確な測定が可能となる。
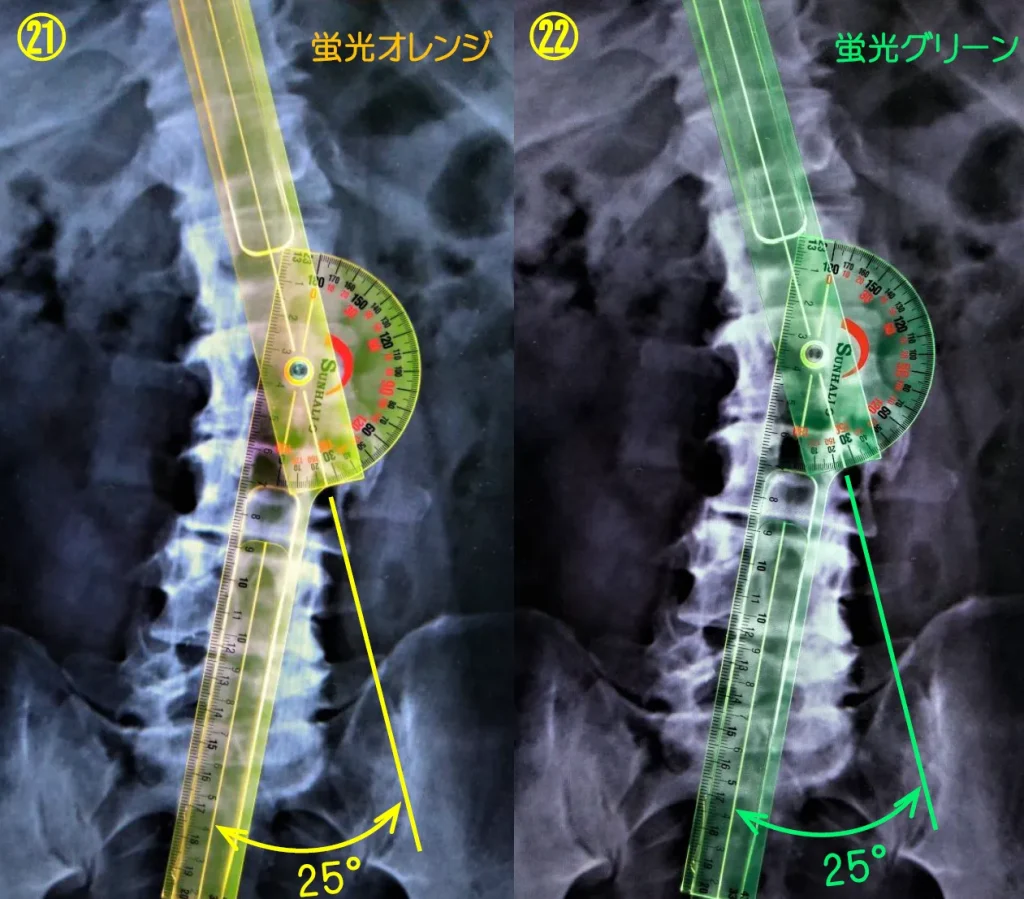
側湾度=25°
透明のイクステンドゴニオメーターであれば、椎骨の中心に正確に当てることが可能なため、角度をより正確に測ることが出来る
イクステンドゴニオメーター(アプリコット色)
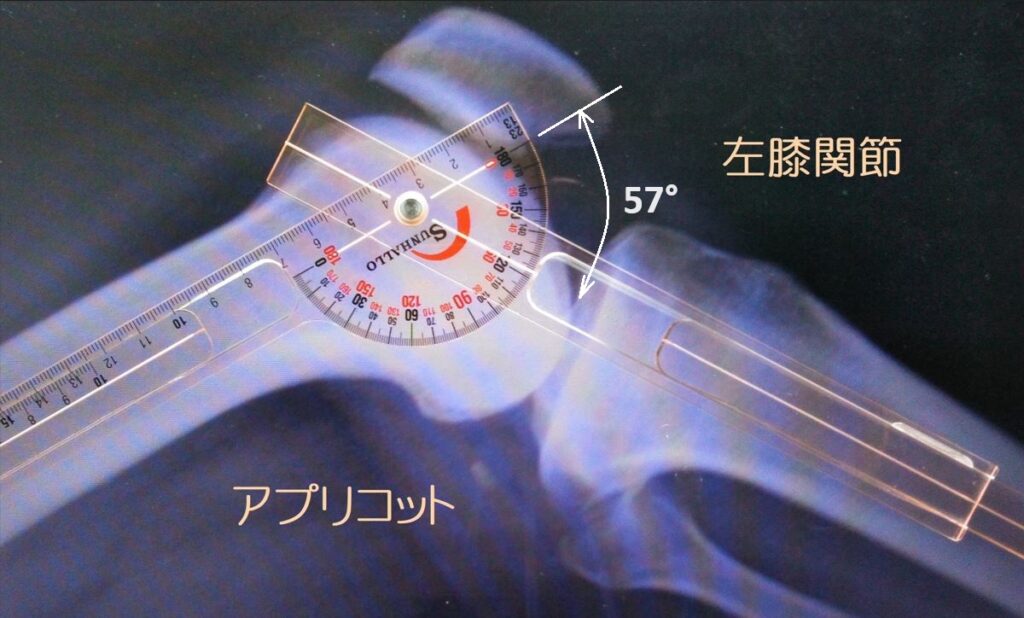
膝屈曲角=57°
イクステンドゴニオメーター(蛍光バイオレット色)
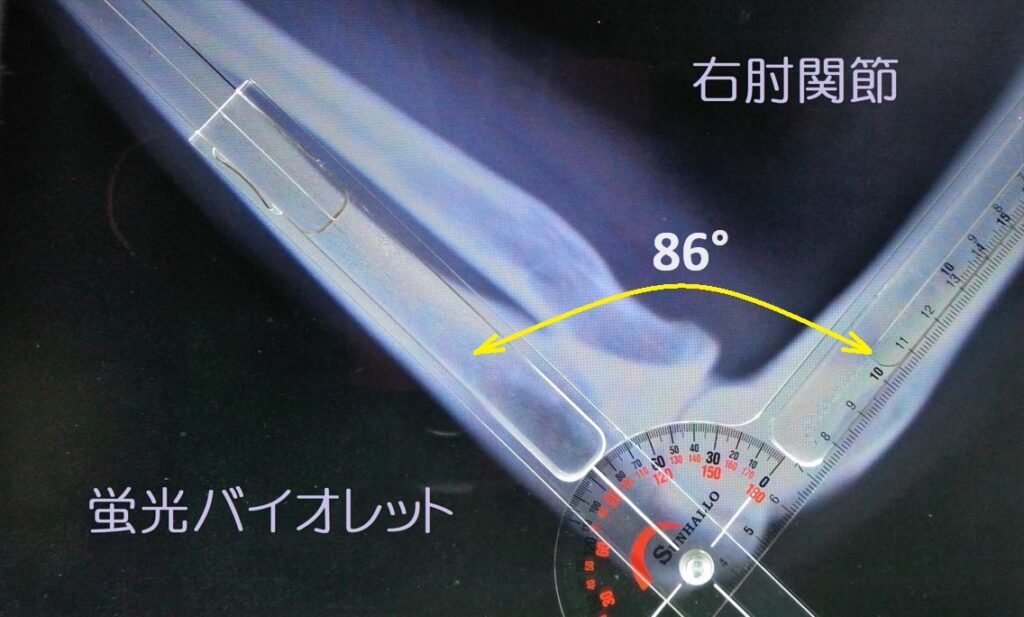
肘関節屈曲=86°
イクステンドゴニオメーター(蛍光ローズ色)
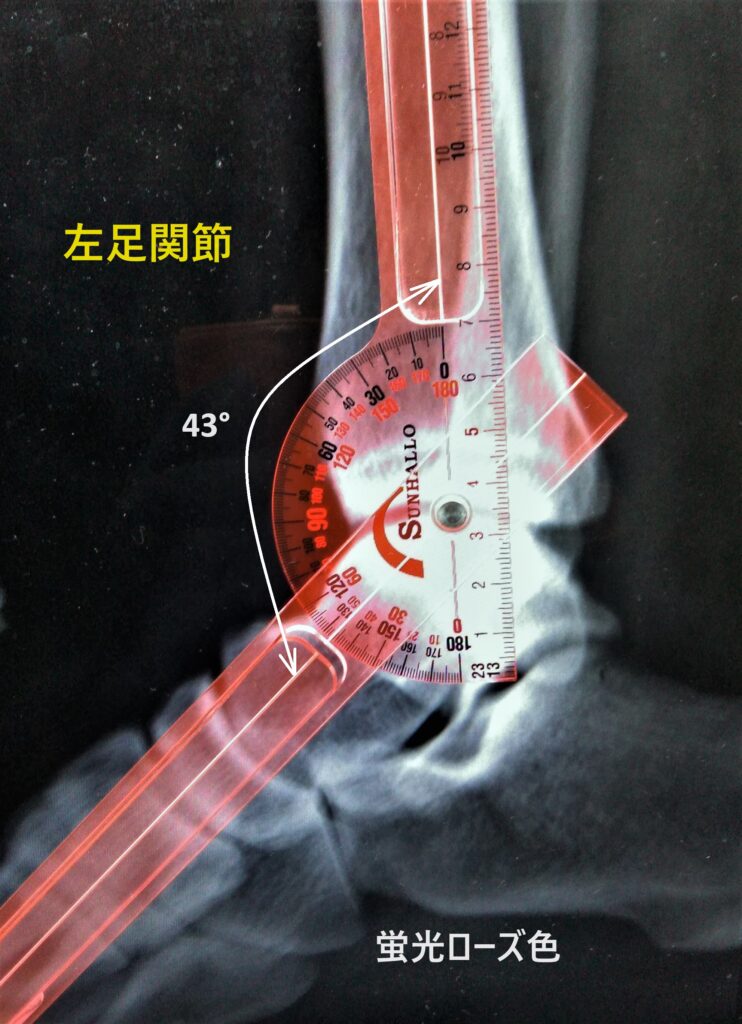
底屈=43°
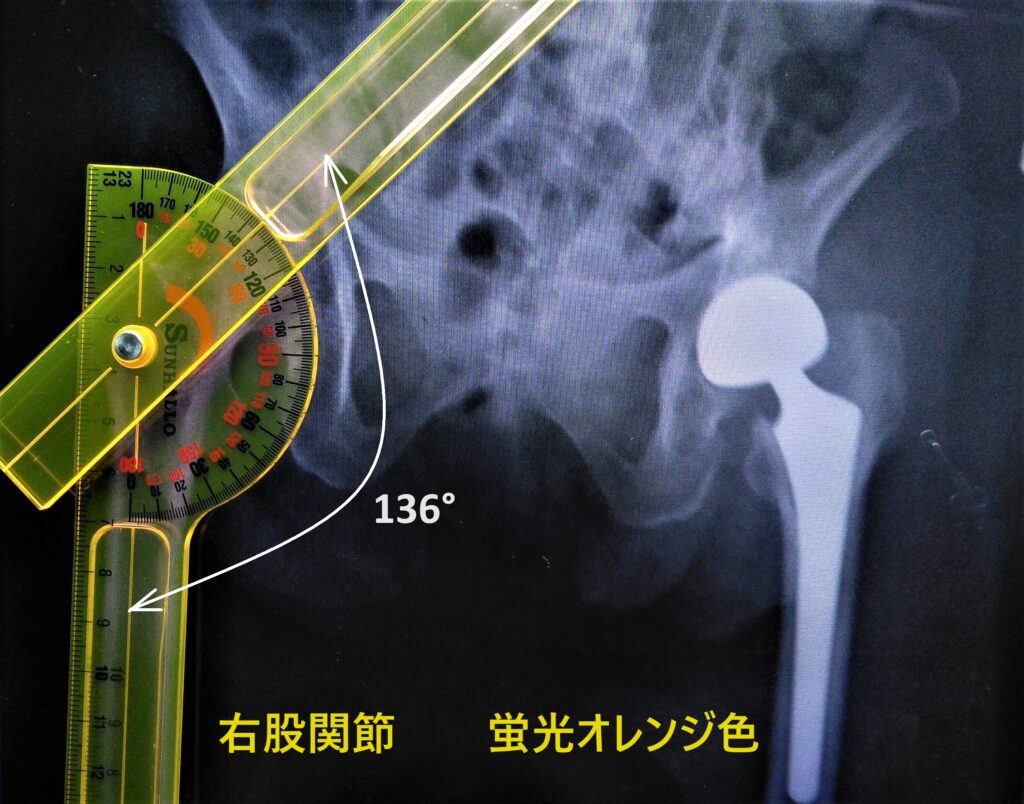
右頚体角をイクステンドゴニオメーターで測定(蛍光オレンジ色)
頚体角=136°
足関節底屈をイクステンドゴニオメーターで測定(アプリコット色)
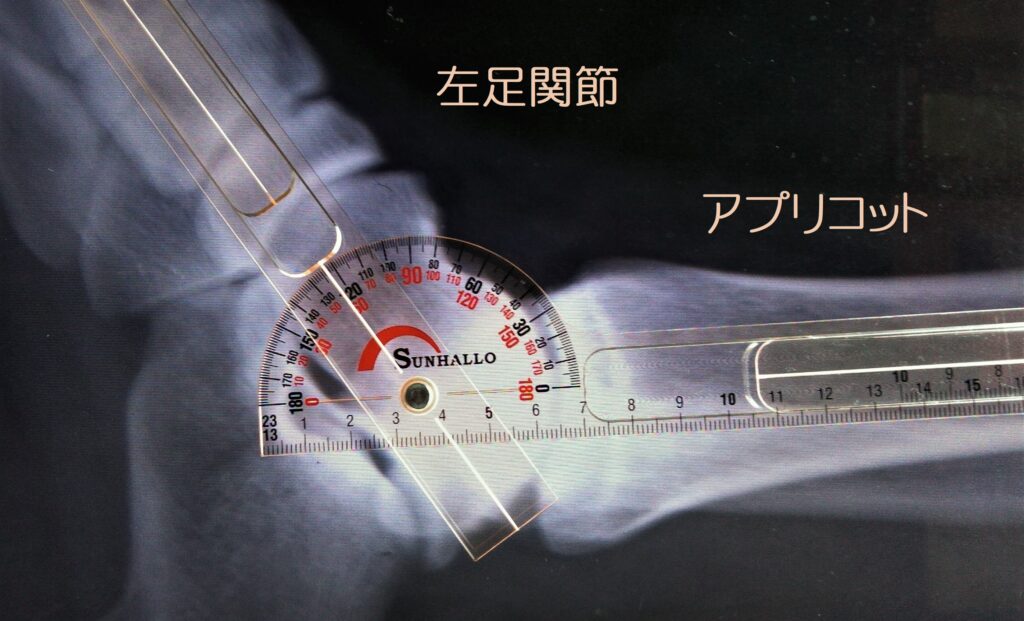
底屈=32°
イクステンドゴニオメーターについて、詳しくはホームページの「商品紹介」をご覧下さい






コメント